Átmeneti ischaemiás roham okai, tünetei és kezelése
ElőzőTartalom
- A TIA okai és kockázati tényezői
- A betegség lényege
- A TIA tünetei
- A TIA súlyossága
- Diagnosztika
- A kezelés elvei
- Prognózis és megelőzés
A tranziens ischaemiás roham (TIA) az agyszövet vérkeringésének akut zavarának egyik fajtája, amely az agykárosodás általános és fokális jeleivel nyilvánul meg, és néhány perctől 24 óráig tart. Ha a tünetek a megadott időtartamnál tovább fennállnak, akkor az ilyen állapotot ischaemiás stroke-nak kell tekinteni.
A TIA megnyilvánulása a lézió helyétől, a támadás időtartamától és súlyosságától függ. Az átmeneti ischaemiás roham a stroke súlyos előhírnöke, egyfajta figyelmeztetés a szervezet számára, hogy bajok közelednek. Ha rátérünk a statisztikai adatokra, láthatjuk, hogy a TIA-t követő első hónapban a betegek 20%-ánál, az esetet követő első évben pedig 42%-nál alakul ki stroke.
A TIA okai és kockázati tényezői
Átmeneti ischaemiás rohamok leggyakrabban agyi atherosclerosisban, magas vérnyomásban és ezek kombinációjában szenvedő betegeknél fordulnak elő. Sokkal kisebb szerepet kapnak az olyan etiológiai tényezők, mint a cukorbetegség, a vasculitis, az artériák osteophyták általi összenyomása a nyaki gerinc osteochondrosisában.
A hipertónia a TIA egyik fő oka
A TIA kialakulásának egyéb ritkább okai közül kiemelhetjük:
- thromboemboliás rendellenességek az agy ereiben, amelyek szívritmuszavarok, veleszületett és szerzett szívhibák, bakteriális endocarditis, pitvarfibrilláció, szívbillentyű protézisek, intrakardiális daganatok stb. következtében alakulnak ki;
- hirtelen vérnyomásesés, ami az agyszövet akut hipoxiájához vezet (bármilyen sokkgenezis, Takayasu-kór, ortosztatikus hipotenzió, vérzés);
- az agyi artériák autoimmun jellegű károsodása (szisztémás vasculitis, Buerger-kór, Kawasaki-szindróma, temporális arteritis);
- kóros rendellenességek a nyaki gerincben (osteochondrosis, spondyloarthrosis, spondylosis, csigolyaközi sérv, spondylolisthesis);
- a vérrendszer rendellenességei, amelyeket fokozott vérrögképződési hajlam kísér;
- migrén, különösen az aurával járó klinikai változat (a TIA ezen változatának kockázata jelentősen megnő azoknál a nőknél, akik orális fogamzásgátlót szednek);
- az agyi artériák rétegződése (disszekciója);
- az agy érrendszerének veleszületett rendellenességei;
- bármilyen lokalizációjú rosszindulatú daganatok;
- Moya-Moya betegség;
- az alsó végtagok mélyvénás trombózisa.
A TIA kialakulásának kockázati tényezői:
- artériás magas vérnyomás;
- érelmeszesedés és hiperlipidémia;
- cukorbetegség;
- hipodinamia;
- túlzott testtömeg;
- Rossz szokások;
- az összes fent leírt betegség és kóros állapot.
Fontos emlékezni!A TIA, és ennek megfelelően ischaemiás stroke kialakulásának kockázati csoportjába tartozó személyeket tájékoztatni kell a lehetséges kockázatról, és minden lehetséges megelőző intézkedést meg kell tenni.
A betegség lényege
Számos mechanizmus létezik az agyi vérkeringés akut rendellenességeinek, különösen a TIA kialakulásának. De a leggyakoribb a következő.
A nyaki és csigolya artériákban kialakuló mikroembóliák és atheromás tömegek (az atheroscleroticus plakkok szétesésének eredménye) a véráramlással kisebb kaliberű erekbe kerülhetnek, ahol az artériák elzáródását okozzák. Leggyakrabban az artériás erek terminális kérgi ágai érintettek. A lumen átfedése mellettaz artériákban, az érfalak irritációját és görcsösségét okozzák. Mivel az ilyen tömegek önmagukban ritkán okozhatják a vérkeringés teljes leállását a lokalizáció helyétől disztálisan, a második mechanizmus játssza a fő szerepet a TIA tünetek kialakulásában.
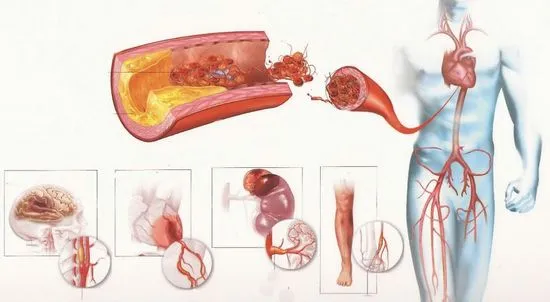
Az ateroszklerózis a szervezet összes érét érinti, beleértve az agyi artériákat is, ami TIA-hoz vagy ischaemiás stroke-hoz vezet.
Ezek a vérlemezkék és ateromatózisos tömegek nagyon lágy szerkezetűek, ezért gyorsan feloldódnak. Ezt követően az artéria görcse megszűnik, és az agy ezen részében a véráramlás normalizálódik. Minden tünet elmúlik. Ezen túlmenően ezek a mikroembóliák kardiogén eredetűek vagy a véralvadási rendszerben fellépő problémák következményei lehetnek.
Ez a folyamat csak néhány másodpercig vagy percig tart, de a kóros tünetek néha akár 24 óráig is eltarthatnak. Ennek oka az érfal irritációja miatti duzzanata, amely az akut periódus után néhány órán belül elmúlik.
De sajnos a betegség kialakulása nem mindig olyan kedvező. Ha a vérrögök feloldódása és az erek görcsössége 4-7 percen belül önmagában nem szűnik meg, akkor a hipoxiás idegsejtekben visszafordíthatatlan változások következnek be, és elhalnak. Sztrók alakul ki. De szerencsére az ilyen stroke-ok viszonylag kedvező prognózissal rendelkeznek, mivel soha nem nagyok.
A TIA tünetei
A jelek leggyakrabban gócos idegi tünetekben nyilvánulnak meg. Sokkal ritkábban alakulnak ki általános agyi tünetek, mint például fejfájás, szédülés, hányinger és hányás, tudatzavar.
A stroke és a TIA tüneteit az első órákban nem lehet megkülönböztetni, mert az agyi véráramlás zavarának jelei esetén orvosi segítséget kell kérni.
A TIA tünetei a lokalizációtól függenekatheroscleroticus plakkok - a carotis vagy vertebralis-basilaris érágyban.
TIA a vertebro-basilaris érmedencében
Ez a típusú TIA fordul elő leggyakrabban, és az átmeneti ischaemiás rohamok akár 70%-áért felelős.
TIA tünetek:
- szisztémás vertigo támadásai;
- vegetatív és érrendszeri rendellenességek;
- zaj és csengés a fejben és a fülben;
- lüktető fejfájás a fej hátsó részén;
- elhúzódó csuklás támadásai;
- a bőr sápadtsága;
- fokozott izzadás;
- látászavarok - pöttyök, cikkcakk a szemek előtt, látómezők elvesztése, kettős látás, köd a szemek előtt;
- bulbar-szindróma jelei (nyelési zavar, szavak kiejtése, hangvesztés);
- nystagmus;
- a statika és a mozgások koordinációjának megsértése;
- ejtőtámadások - eszméletvesztés nélküli éles esés támadásai.
TIA a nyaki érrendszerben
Főleg gócos neurológiai tünetekben nyilvánul meg, ezek leggyakrabban érzékeny rendellenességek. Néha a tünetek annyira csekélyek, hogy a beteg nem is érti, hogy valami nincs rendben a testével.
TIA tünetek:
- egyes testrészek, leggyakrabban egy végtag zsibbadása, de előfordulhat hemianesthesia formájában is (a kar és láb sérülése a test egyik felén);
- mozgászavarok kialakulása monoparesis vagy hemiparesis formájában (az egyik végtag vagy a kar és a láb sérülése a test egyik felén);
- ha a lézió a bal féltekén lokalizálódik, akkor beszédproblémák alakulnak ki - afázia, kortikális dysarthria;
- rohamok;
- vakság az egyik szemében.
A TIA tüneteinek időtartama és visszafordíthatósága változó, néhány másodperctől 24 óráig terjedhet. Ennek ellenére pontos diagnózist csak egy idő után lehet felállítani. A helyzet azmert a TIA-val további kutatási módszerek (MRI, CT) szerint nem találnak kóros gócot. Ha ez megtörténik, akkor szélütésnek kell lennie, még akkor is, ha minden tünet eltűnt a megjelenést követő első napon. Az orvostudományban van egy speciális kifejezés az ilyen típusú károsodott vérkeringésre az agyszövetben - "kis stroke".
Videóátvitel és a stroke jelei:
A stroke tünetei
Nézze meg ezt a videót a YouTube-on
A TIA súlyossága
A betegség dinamikájától függően az átmeneti ischaemiás roham 3 súlyossági foka van:
A támadások gyakoriságától függően a következőket különböztetjük meg:
- ritka TIA-k - évente legfeljebb 1-2 alkalommal;
- átlagos gyakorisággal - évente 3-6 alkalommal;
- gyakori - havonta egyszer vagy gyakrabban.
Diagnosztika
Az átmeneti ischaemiás roham diagnosztizálása nehézségeket okoz. Először is, az emberek nem mindig figyelnek a rendellenesség tüneteire, mivel azt normális állapotuknak tekintik. Másodszor, az ischaemiás stroke és a TIA közötti differenciáldiagnózis az első órákban meglehetősen nagy nehézségeket okoz, mivel a tünetek nagyon hasonlóak, és előfordulhat, hogy a tomográfia nem mutat semmilyen változást, miveláltalában stroke esetén csak 2-3 nappal a patológia kialakulása után láthatók.
Az MRI-változások dinamikája ischaemiás stroke-ban. A TIA esetében nem találtak jogsértést
Diagnosztikai célokra használja::
- a beteg részletes objektív vizsgálata, panaszgyűjtés és a kórtörténet tanulmányozása, a TIA kialakulását veszélyeztető tényezők meghatározása;
- a vér és a vizelet laboratóriumi vizsgálatainak teljes skálája, amely magában foglalja a lipidogramot, a véralvadási képességek tanulmányozását, a vér biokémiai elemzését;
- EKG és szív ultrahang a kardiopatológia kimutatására;
- A fej és a nyak ereinek ultrahangja;
- az agy mágneses rezonanciája vagy számítógépes tomográfiája;
- elektroencephalográfia;
- vérnyomás monitorozás;
- a fő diagnózis felállításához szükséges egyéb módszerek.
Fontos emlékezni!Mivel a tranziens ischaemiás roham pontos diagnózisa retrospektív, ezért minden gócos neurológiai tünetet szenvedő beteget kórházba kell helyezni és a stroke protokollok szerint kell kezelni, mert ezek az állapotok csak 2. 3 nap.
A kezelés elvei
Először is meg kell határozni, hogy egy átmeneti ischaemiás roham kezelést igényel-e. Sok szakértő azt állítja, hogy a TIA-terápia egyáltalán nem szükséges, mert minden tünet magától elmúlik. Ez igaz, de van 2 vitapont.
Először. A TIA nem önálló betegség, hanem az elsődleges patológia következménye. Ezért minden orvosi intézkedésnek a rendellenességeket okozó betegségek kezelésére, valamint az agyi vérkeringés akut rendellenességeinek kialakulásának elsődleges és másodlagos megelőzésére kell irányulnia.
Második. A TIA kezelését az ischaemiás stroke-ban szenvedő betegek kezelésére vonatkozó összes orvosi protokoll szerint kell végezni, mintmár elhangzott, egyszerűen lehetetlen különbséget tenni e két állapot között az első órákban.
Az Actilyse egy trombolitikus terápia gyógyszer, amelyet a tünetek megjelenésétől számított első 6 órán belül kell beadni.
Fő kezelési intézkedések:
- kötelező kórházi kezelés egy speciális neurológiai osztályon;
- specifikus trombolitikus terápiát (a már meglévő vérrögök feloldására képes gyógyszerek beadását) alkalmazzák a betegség kezdete utáni első 6 órában olyan betegeknél, akiknél továbbra is fennáll a stroke gyanúja;
- antikoaguláns terápia - olyan gyógyszerek alkalmazása, amelyek hígítják a vért és megakadályozzák a vérrögképződést (heparin, enoxaparin, deltaparin, fraxiparin stb.);
- olyan gyógyszerek, amelyek normalizálják a vérnyomást, ha az emelkedik (béta-blokkolók, ACE-gátlók, sartánok, diuretikumok, kalciumcsatorna-blokkolók);
- vérlemezke-gátló szerek, amelyek megakadályozzák a vérlemezkék összetapadását és vérrögképződést (klopidogrél, aszpirin);
- neuroprotektív képességekkel rendelkező gyógyszerek - védik az idegsejteket a károsodástól, növelik a hipoxiával szembeni ellenállásukat;
- antiaritmiás szerek szívritmuszavarok kezelésére;
- a vér koleszterinszintjét csökkentő gyógyszerek - sztatinok (atorvasztatin, rozuvasztatin, szimvasztatin és mások);
- tüneti terápia és tonik.
Sebészeti kezelés
Sebészeti kezelés írható elő az extracranialis erek, különösen a nyaki erek ateroszklerotikus elváltozásai esetén. Háromféle sebészeti beavatkozás létezik:
- carotis endarterectomia, amikor az atheroscleroticus plakkot eltávolítják az ér lumenéből a falának belső részével együtt;
- beszűkült artériák stentelése;
- protetika - az érintett artéria szakaszainak cseréjeautograft.
Prognózis és megelőzés
Az átmeneti ischaemiás roham prognózisa kedvező, de minden ilyen epizód növeli az ischaemiás stroke kialakulásának kockázatát, ezért minden intézkedést meg kell tenni az agyi érkatasztrófa megelőzésére és megelőzésére.
Főbb megelőző intézkedések:
- a TIA kockázati tényezőinek korrekciója;
- Egészséges életmód;
- megfelelő táplálkozás;
- a testtömeg normalizálása;
- a rossz szokások megszüntetése;
- egyidejű betegségek kezelése - magas vérnyomás, cukorbetegség, aritmiák, érelmeszesedés stb.;
- elegendő motoros aktivitás;
- vérhígító gyógyszerek szedése a kockázati csoportba tartozó személyek számára;
- szűkülő artériák műtéti korrekciója.
Videóműsor az ischaemiás rohamról – a stroke előhírnöke:
A legfontosabbról. Az ischaemiás roham a stroke előjele
Nézze meg ezt a videót a YouTube-on
Összefoglalva, nem szabad elfelejteni, hogy bár egy átmeneti ischaemiás roham nem jelent közvetlen veszélyt egy személy életére, ez figyelmeztetés a szervezet számára, hogy a közeljövőben valami helyrehozhatatlan történhet. Ezért semmi esetre sem hagyhatja figyelmen kívül ezt az állapotot, és minden intézkedést meg kell tennie a katasztrófa megelőzése érdekében.
KövetkezőOlvassa el továbbá:
- A nyaki gerinc uncovertebralis arthrosisának okai, fejlődési mechanizmusa, tünetei, kezelése
- A megnagyobbodott adenoidok gyermekben okai, tünetei, kezelése
- Kaposi-szarkóma - okai, tünetei, a betegség formái, kezelése, fotó
- Varicocele tinédzserekben és férfiakban okai, tünetei, kezelése
- Kutyák székrekedésének okai, tünetei és kezelése